Traduzione ed adattamento da: Frosina G. (2025) End of life for glioblastoma patients, Support Care Cancer. 2025 Mar 14;33. Autorizzato da Springer Nature
Con l’aumento in Europa dell’aspettativa di vita, anche se purtroppo non sempre di una vita sana, un numero sempre crescente di persone avrà bisogno di cure e assistenza di fine vita. Si prevede che saranno quasi 10 milioni nel 20501. Nonostante vi sia un’ampia variabilità tra i diversi paesi e regioni europei, oltre il 50% dei decessi avviene ancora in ospedale, a causa della mancanza di adeguate cure domiciliari di fine vita e nonostante il desiderio della maggior parte dei pazienti di morire a casa. L’accesso alle cure di fine vita è maggiore per coloro che hanno un livello di istruzione più elevato e le attuali disuguaglianze richiedono misure correttive. Migliorare la qualità delle cure, la loro governance e la formazione del personale mettendo il paziente al centro, potrebbe aiutare molto. Gli standard e le norme delle cure palliative a livello continentale sono stati forniti dall’Associazione Europea per le Cure Palliative2.
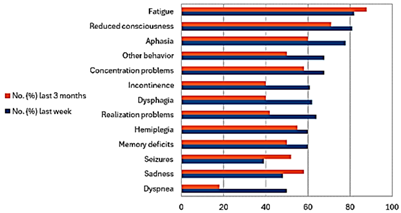
Il glioblastoma è il tumore cerebrale maligno più frequente e letale, con una sopravvivenza mediana dei pazienti di 16-21 mesi3 4. I sintomi coinvolgono sia la sfera neurologica (crisi epilettiche, cefalee, incontinenza) che quella non neurologica (infezioni, embolie). Tra quelli neurologici, di particolare rilevanza sono l’affaticamento, l’astenia e il declino cognitivo (Figura). Sebbene non vi sia consenso su quando inizia la fase terminale del paziente5, è chiaro che durante questo periodo aumenta la necessità di cure anticipate e palliative. Come accennato in precedenza, una parte importante di questi trattamenti viene ancora somministrata in ambito ospedaliero piuttosto che a domicilio, sebbene gli studi sull’argomento siano limitati, così come le risorse stanziate nella maggior parte dei paesi europei3.
È stato riferito che un quarto dei pazienti di glioblastoma non muore con dignità, il che può essere dovuto a molteplici fattori tra cui la formazione inadeguata del personale sanitario, ambienti sanitari inadatti e/o l’incapacità del paziente di comunicare in modo efficace7 8. Questa situazione devastante colpisce spesso anche i familiari i cui sintomi di ansia e depressione possono, in alcune fasi del decorso della malattia, essere perfino più gravi di quelli del paziente stesso8 9. Come nella gestione della diagnosi, della prognosi e del trattamento della malattia10, anche nell’affrontare quelle ultime fasi della vita, la natura multidisciplinare dell’équipe sanitaria è essenziale per garantire al paziente affetto da glioblastoma il miglior supporto e la minor sofferenza legata al deterioramento neurologico, alle complicanze cliniche e ai problemi psico-sociali. L’assistenza domiciliare invece dell’assistenza ospedaliera può fornire un valore aggiunto11.
Il disagio psicologico nei pazienti affetti da glioblastoma può essere grave12. Il rischio di suicidio è generalmente maggiore nei pazienti affetti da cancro con un rischio suicidario di base più elevato e questi soggetti dovrebbero essere identificati e aiutati precocemente con un adeguato supporto psichiatrico13. Combinata con la psicoterapia, la psilocibina è un nuovo farmaco che potrebbe essere utile in alcuni casi, poiché ha dimostrato di essere efficace nel calmare i sintomi psichiatrici più gravi che spesso insorgono nei pazienti affetti da cancro, come ansia, depressione, sensibilità interpersonale alterata, ostilità, ossessione-compulsione e somatizzazione dei sintomi, senza indurre fobie, paranoie o psicosi durature14. I risultati promettenti degli studi condotti finora con la psilocibina sono stati coerenti in questo senso, ma ulteriori studi, quanto più randomizzati possibile, sono più necessari che mai per approfondire la nostra comprensione della attività di questo farmaco e dei suoi possibili effetti collaterali, nonché per alleviare il formidabile carico di salute mentale che grava su molti pazienti terminali di cancro, compresi quelli con glioblastoma.
Nonostante gli sforzi per alleviare la loro sofferenza e un ambiente che li renda consapevoli di essere amati, non sono rari i malati terminali di cancro in condizioni di sofferenza insopportabile che vorrebbero poter dire basta, con autonomia e dignità. In Italia emerge da parte di alcuni di loro la richiesta di sottoporsi al suicidio assistito (autosomministrazione di un farmaco letale sotto controllo medico) o all’eutanasia attiva (somministrazione di un farmaco letale direttamente da parte del medico)15.
Con la sentenza 242 del 25 settembre 2019, la Corte Costituzionale italiana ha ammesso in alcuni casi specifici la legittimità di sottoporre alcuni pazienti terminali alla procedura di suicidio medicalmente assistito. I requisiti per l’approvazione della procedura sono stati così indicati dalla Corte: “intento suicidario formato autonomamente e liberamente da persona pienamente capace di prendere decisioni libere e informate, mantenuta in vita da cure di sostegno vitale e affetta da malattia incurabile che sia fonte di sofferenza fisica o psichica ritenuta intollerabile, a condizione che tali condizioni e le modalità di attuazione siano state verificate da una struttura pubblica del servizio sanitario nazionale, sentito il comitato etico territorialmente competente”.
Tuttavia, anche se sono soddisfatti tutti e quattro i requisiti stabiliti dalla sentenza 242/2019 (e in particolare quello di “persona mantenuta in vita mediante trattamenti di sostegno vitale” non è sempre inequivocabilmente soddisfatto nei pazienti terminali, aspetto che ha richiesto l’ulteriore sentenza 135/2024 della Corte Costituzionale, i tempi di attuazione delle procedure di suicidio assistito effettuate nei 20 diversi Servizi Sanitari Regionali italiani sono enormemente variabili. Ciò rende spesso inutile l’avvio dell’iter burocratico per accedere al suicidio assistito a causa della morte prematura del paziente dopo un calvario che sarebbe stato evitabile. Sono in corso azioni politiche e giuridiche per uniformare in tutta Italia i tempi di attuazione del suicidio assistito come richiesto dalla sentenza 242/2019. L’11 febbraio 2025, la Toscana è stata la prima delle 20 regioni italiane ad approvare una legge regionale per garantire tempi garantiti per l’attuazione del suicidio assistito ai pazienti in possesso di tutti e quattro i requisiti indicati dalla Corte Costituzionale italiana16. Con un’ulteriore sentenza, la Corte Costituzionale italiana ha confermato che non è illegittima l’intera legge toscana sul fine vita, sebbene varie sue disposizioni violino competenze statali.
Per lungo tempo, il Parlamento Italiano non è sembrato intenzionato a legiferare in materia, nonostante molteplici sondaggi indicassero che le percentuali di italiani favorevoli all’eutanasia (66,7%) e/o al suicidio assistito (47,8%) fossero significative. Solo recentemente è entrato in discussione un disegno di legge in materia presentato dalla maggioranza parlamentare di centro destra che, se approvato nell’attuale versione, limiterebbe molte delle possibilità di autodeterminazione dei pazienti già dichiarate legittime dalla Corte Costituzionale.
In Germania, il 26 febbraio 2020, la Corte Costituzionale federale tedesca (Bundesverfassungsgericht, o in breve BVerfG) ha revocato il divieto nazionale al suicidio assistito organizzato17. Il BVerfG ha affermato che il diritto generale alla libertà personale include il diritto alla vita e alla morte autodeterminate, compresa la libertà di togliersi la vita con l’assistenza volontaria di altri. Pertanto in Germania il suicidio medicalmente assistito è consentito mentre resta vietata l’eutanasia attiva.
Tuttavia, in Germania poco è cambiato dalla decisione del BVerfG. La sentenza non è ampiamente discussa né tra i medici né tra il pubblico. L’autonomia del paziente, come evidenziata dalla decisione del BVerfG, non è ancora pienamente riconosciuta.
Attualmente in Germania non esiste alcun farmaco approvato per il suicidio medicalmente assistito e le persone gravemente malate non hanno il diritto di acquistare farmaci che consentirebbero loro di porre fine alla propria vita. Se l’uso di un farmaco letale viene approvato dalle autorità regolatorie, la via di somministrazione più sicura è spesso quella endovenosa, ma deve essere il paziente ad aprire l’infusione, compiendo l’atto decisivo. I medici dovrebbero assistere ma non essere direttamente coinvolti nell’atto durante il suicidio medicalmente assistito.
Ancora una volta, la regolamentazione legislativa è cruciale, ma due progetti di legge di gruppi bipartisan del Bundestag con interpretazioni più o meno restrittive dei diritti della persona non hanno ottenuto il sostegno della maggioranza nel luglio 2023. Nel 2024 si sono registrati in Germania circa 1200 suicidi assistiti ed il loro numero è in crescita.
Pertanto, il dibattito sull’introduzione del suicidio medicalmente assistito o addirittura dell’eutanasia legale per i malati di cancro terminali è impantanato sia nella politica italiana che in quella tedesca, mentre il diritto all’autodeterminazione sulla propria vita è stato riaffermato sia dalla Corte Costituzionale italiana che da quella tedesca.
Una discussione simile nella scienza medica è sostanzialmente assente. Per alcuni tumori, come il glioblastoma, due decenni dopo l’ultimo progresso terapeutico significativo (introduzione della temozolomide nel 200518) il protocollo di trattamento standard per i pazienti non è sostanzialmente cambiato, terminando quasi invariabilmente con la palliazione e la morte19. Poco è migliorato negli ultimi vent’anni per quanto riguarda la condizione devastante causata da una diagnosi di glioblastoma.
Come sopra ricordato, alcuni di questi pazienti terminali rifiutano alcuni tipi di interventi palliativi come la sedazione profonda che ha l’effetto di sopprimere totalmente e permanentemente la coscienza e la volontà del paziente fino al momento della morte; e chiedono la libertà di decidere in autonomia e con consapevolezza se e quando fermare quello che considerano un inutile calvario.
Sebbene sia garantito in alcuni Paesi Europei (Olanda, Svizzera e altri), il diritto dei malati oncologici terminali all’autodeterminazione, ricorrendo eventualmente al suicidio medicalmente assistito, non è regolamentato in modo omogeneo in Europa e molti di questi eventi di assistenza medica si svolgono in riservatezza e silenzio. Sarebbe importante sostenere protocolli standardizzati, linee guida etiche e una ricerca più ampia sulle cure palliative e sulla morte assistita.
L’assenza di dibattito costituisce quindi allo stesso tempo il limite più forte di questo articolo e la ragione principale della sua redazione che nelle mie intenzioni è innanzitutto una ricerca di dialogo con la classe medica.
Suggeriamo che le società oncologiche nazionali e internazionali aprano una discussione su questi importanti aspetti per i pazienti malati di cancro terminali.
Riferimenti bibliografici
- OECD (2023), Time for Better Care at the End of Life, OECD Health Policy Studies, OECD Publishing, Paris
- Payne S, Harding A, Williams T, Ling J, Ostgathe C (2022) Revised recommendations on standards and norms for palliative care in Europe from the European Association for Palliative Care (EAPC): A Delphi study. Palliat Med 36:680–697 – DOI: 10.1177/02692163221074547.
- Wu A, Ruiz Colón G, Aslakson R, Pollom E, Patel CB (2021) Palliative Care Service Utilization and Advance Care Planning for Adult Glioblastoma Patients: A Systematic Review. Cancers (Basel) 13:2867 – DOI: 10.3390/cancers13122867. – DOI: 10.3390/cancers13122867.
- Horbinski C, Nabors LB, Portnow J, Baehring J, Bhatia A, Bloch O, Brem S, Butowski N, Cannon DM, Chao S, Chheda MG, Fabiano AJ, Forsyth P, Gigilio P, Hattangadi-Gluth J, Holdhoff M, Junck L, Kaley T, Merrell R, Mrugala MM, Nagpal S, Nedzi LA, Nevel K, Nghiemphu PL, Parney I, Patel TR, Peters K, Puduvalli VK, Rockhill J, Rusthoven C, Shonka N, Swinnen LJ, Weiss S, Wen PY, Willmarth NE, Bergman MA, Darlow S (2023) NCCN Guidelines® Insights: Central Nervous System Cancers, Version 2.2022. J Natl Compr Canc Netw 21:12–20. – DOI: 10.6004/jnccn.2023.0002.
- Coronatto LH, Formentin C (2024) Palliative care in glioblastoma patients: a systematic review. Rev Assoc Med Bras (1992) 70:e2024S122 – DOI: 10.1590/1806-9282.2024S122.
- Flechl B, Ackerl M, Sax C, Oberndorfer S, Calabek B, Sizoo E, Reijneveld J, Crevenna R, Keilani M, Gaiger A, Dieckmann K, Preusser M, Taphoorn MJB, Marosi C (2013) The caregivers’ perspective on the end-of-life phase of glioblastoma patients. J Neurooncol 112:403–411. DOI: 10.1007/s11060-013-1069-7.
- Sizoo EM, Taphoorn MJB, Uitdehaag B, Heimans JJ, Deliens L, Reijneveld JC, Pasman HRW (2013) The end-of-life phase of high-grade glioma patients: dying with dignity?. Oncologist 18:198–203. – DOI: 10.1634/theoncologist.2012-0247.
- Ståhl P, Fekete B, Henoch I, Smits A, Jakola AS, Rydenhag B, Ozanne A (2020) Health-related quality of life and emotional well-being in patients with glioblastoma and their relatives. J Neurooncol 149:347–356. – DOI: 10.1007/s11060-020-03614-5.
- Gulino V, Brunasso L, Avallone C, Costa V, Adorno AA, Lombardo MC, Tumbiolo S, Iacopino DG, Maugeri R (2024) Caregivers’ Perspective and Burden of the End-of-Life Phase of Patients with Glioblastoma: A Multicenter Retrospective Study. World Neurosurg 192:e49–e55. – DOI: 10.1016/j.wneu.2024.08.114.
- Bozzao A, Weber D, Crompton S, Braz G, Csaba D, Dhermain F, Finocchiaro G, Flannery T, Kramm C, Law I, Marucci G, Oliver K, Ostgathe C, Paterra R, Pesce G, Smits M, Soffietti R, Terkola R, Watts C, Costa A, Poortmans P (2023) European Cancer Organisation Essential Requirements for Quality Cancer Care: Adult glioma 38:100438 – DOI: 10.1016/j.jcpo.2023.100438.
- Pompili A, Telera S, Villani V, Pace A (2014) Home palliative care and end of life issues in glioblastoma multiforme: results and comments from a homogeneous cohort of patients. Neurosurg Focus 37:E5. – DOI: 10.3171/2014.9.FOCUS14493.
- Kinslow CJ, Kumar P, Olfson M, Wall MM, Petridis PD, Horowitz DP, Wang TJC, Kachnic LA, Cheng SK, Prigerson HG, Yu JB, Neugut AI (2024) Prognosis and risk of suicide after cancer diagnosis 130:588–596. – DOI: 10.1002/cncr.35118.
- Mofatteh M, Mashayekhi MS, Arfaie S, Chen Y, Malhotra AK, Alvi MA, Sader N, Antonick V, Fatehi Hassanabad M, Mansouri A, Das S, Liao X, McIntyre RS, Del Maestro R, Turecki G, Cohen-Gadol AA, Zadeh G, Ashkan K (2023) Suicidal ideation and attempts in brain tumor patients and survivors: A systematic review. Neurooncol Adv 5:vdad058. – DOI: 10.1093/noajnl/vdad058.
- Petridis PD, , Grinband J, , Agin-Liebes G, Kinslow, ,Connor J., , Zeifman. Richard J. B, Michael P. , Griffiths &, Roland R. & , Ross.Stephen (2024) Psilocybin-assisted psychotherapy improves psychiatric symptoms across multiple dimensions in patients with cancer 2:1408–1414
- Delogu G, Morena D, Tortorella V, Perna F, Arcangeli M, Rinaldi R (2024) First Case of Medically Assisted Suicide in Italy Set New Legal Perspectives. Clin Ter 175:7–10. – DOI: 10.7417/CT.2024.5026.
- Associated Press (2025), Tuscany becomes the first region to approve assisted suicide in Roman Catholic Italy
- Wiesing U (2022) The Judgment of the German Federal Constitutional Court regarding assisted suicide: a template for pluralistic states?. J Med Ethics 48:542–546. – DOI: 10.1136/medethics-2021-107233.
- Stupp R, Mason WP, van den Bent MJ, Weller M, Fisher B, Taphoorn MJ, Belanger K, Brandes AA, Marosi C, Bogdahn U, Curschmann J, Janzer RC, Ludwin SK, Gorlia T, Allgeier A, Lacombe D, Cairncross JG, Eisenhauer E, Mirimanoff RO, European Organisation for Research and Treatment of Cancer Brain Tumor and Radiotherapy Groups, National Cancer Institute of Canada Clinical Trials Group (2005) Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N Engl J Med 352:987–996
- Frosina G (2023) Radiotherapy of high-grade gliomas: dealing with a stalemate. Crit Rev Oncol Hematol 190:104110. – DOI: 10.1016/j.critrevonc.2023.104110.

Guido Frosina si è laureato in Scienze Biologiche presso l’Università e la Scuola Normale Superiore di Pisa nel 1981. Ha conseguito il Dottorato di Ricerca in Genetica presso l’Università di Ferrara nel 1987. Ha svolto ricerche in campo oncologico presso l’Institut Gustave Roussy – France, l’Imperial Cancer Research Fund – UK e dal 1987 è Dirigente Sanitario presso l’IRCCS Ospedale Policlinico San Martino di Genova. Si occupa attualmente di radioterapia dei tumori cerebrali e di qualità ed integrità della Ricerca.