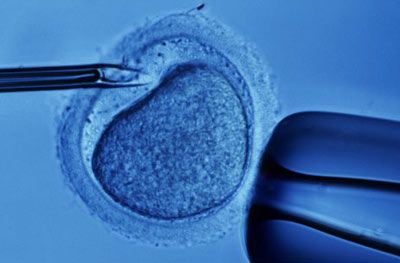
Le speranze per le coppie che non riescono ad avere figli e che si rivolgono alle tecniche di procreazione medicalmente assistita sono racchiuse nelle rivoluzioni della genetica. Era il 1978, quando a Londra nasceva Louise Brown, la prima creatura concepita in vitro con la tecnica Fivet, la fecondazione «in provetta» dell’ovulo con il successivo trasferimento dell’embrione così formato nell’utero della donna. Da allora le cose sono cambiate e di molto. Con l’avvento delle nuove tecniche di biologia molecolare, infatti, quelle che permettono di scrutare la «salute» dei geni dell’embrione, si può cominciare a pensare di abbattere il numero di gravidanze senza successo. E noto che la stimolazione farmacologica per ottenere embrioni da una coppia che ha difficoltà (o è incapace) ad averne non dà garanzie che questi poi evolvano sani. Se l’embrione artificialmente ottenuto nasce con un corredo genetico incompatibile con la vita – per esempio è portatore di malformazioni – la natura lo destina all’aborto. La Fivet è quindi una soluzione solo «a metà»: permette di ottenere embrioni, ma nulla assicura che questi siano effettivamente «idonei»: per saperlo, distinguerli e impiantare quelli «giusti», quindi, bisogna studiarli attentamente.
L’altra metà dell’opera tocca allora alle «lenti» del genetista, che oggi, sempre di più, è in grado di individuare anomalie cromosomiche e alterazioni e selezionare in sicurezza solo gli embrioni che, una volta impiantati, non saranno rigettati dall’organismo della madre. Ecco perciò che la percentuale di successo di una gravidanza riparte dalla diagnosi dell’embrione. Centoventi medici ginecologi, biologi e genetisti si sono dati appuntamento a Bologna, al Convegno mondiale della Società italiana studi di medicina della riproduzione (Sismer) per fare il punto sul futuro delle tecniche che aumenteranno proprio l’accuratezza nell’analisi genica dell’embrione. Luca Gianaroli, ginecologo e direttore scientifico della Sismer, spiega che la prima tecnica ad occuparsene è stata la «Pgs» («Pre-implantation genetic screening»), che permette di esaminare l’assetto cromosomico degli ovuli fecondati distinguendo quelli sani da quelli instabili. Ma sono passati 20 anni dalla sua messa a punto e ora una rivoluzione è in atto. «Se la “Pgs” – sottolinea – è stata a lungo una tecnica sostanzialmente sperimentale, poco accurata, molto costosa e in dote a pochi Paesi, oggi la stiamo trasformando, perché evolva in uno strumento efficace e alla portata di tutti».
Come? Affiancando per esempio la «Ngs» («Next generation sequencing»), una tecnica di ultima generazione che affina la ricerca degli embrioni «utili», vale a dire geneticamente stabili. «Se un tempo l’analisi dell’embrione poteva darci solo poche indicazioni sui cromosomi – aggiunge Gianaroli – oggi riusciamo a ottenere addirittura il completo sequenziamento del suo genoma: all’estero sono già nati dei bambini in questo modo». La scienza progredisce, ma al mercato – pronostica lo specialista – spetta di fare l’altro passo fondamentale: «Solo un paio di anni fa un esame genetico dell’embrione costava tra i 4 e i 5 mila euro, mentre oggi siamo sui 1500, ma contiamo di scendere a poche centinaia». E intanto la «Ngs» sta ridefinendo i confini e le possibilità della procreazione medicalmente assistita. Occhi puntati sull’embrione, dunque, ma non subito e dappertutto. In Italia i luoghi dove le coppie possono accedere alla diagnosi genetica preimpianto sono a Bologna, al Centro di fecondazione assistita della Sismer, oppure a Roma, al Centro «Genoma».
All’estero l’analisi genetica dell’embrione è già realtà in Inghilterra, Spagna e Belgio, mentre è in via di approvazione in Germania e Austria. I dati, comunque, riportano un’impennata del ricorso alle tecniche in vitro, una realtà che fa da stimolo ulteriore alla ricerca. Dai vari registri internazionali si stima che ogni anno vengono eseguiti nel mondo un milione di cicli di cure e che, grazie alle tecniche di procreazione assistita, siano nati più di sei milioni di individui. E allora la questione sempre più diffusa è la seguente: come capire se si hanno problemi riproduttivi prima che sia tardi? E bene partire dalla definizione di «condizione di infertilità»: è l’incapacità di avere un figlio dopo due anni di rapporti non protetti. Anche se però, già dopo un anno di tentativi, la coppia ha un rischio elevato di avere problemi riproduttivi. Dunque, è bene iniziare un percorso diagnostico dopo 12 mesi, soprattutto se l’età della donna supera i 35 anni. Si stima che I’infertilità interessi tra il 12 e il 15% delle coppie.
In Italia, tra le nuove coppie che si formano ogni anno, 40-50 mila sono destinate ad avere difficoltà riproduttive nella loro futura vita relazionale. Vasto è l’universo delle cause. Fattori nutrizionali, abitudini di vita, malattie sistemiche e stress incidono fortemente. L’esposizione a sostanze tossiche (come le emissioni dei veicoli, gli xenoestrogeni e i pesticidi) e le abitudini voluttuarie (caffè, alcolici, fumo, droghe) sono fattori che sembrano avere effetto sulla qualità del seme maschile. Quanto alla vita riproduttiva della donna, è limitata nel tempo. Il culmine della fecondità si raggiunge sui 20-24 anni, dopo i quali inizia una lenta ma costante riduzione, che diventa più rapida dopo i 38-40. Tanto che, quando si superano i 40, l’età può rappresentare, da sola, la causa primaria dell’infertilità.

L’Associazione Luca Coscioni è una associazione no profit di promozione sociale. Tra le sue priorità vi sono l’affermazione delle libertà civili e i diritti umani, in particolare quello alla scienza, l’assistenza personale autogestita, l’abbattimento della barriere architettoniche, le scelte di fine vita, la legalizzazione dell’eutanasia, l’accesso ai cannabinoidi medici e il monitoraggio mondiale di leggi e politiche in materia di scienza e auto-determinazione.